PLEURAMESOTHELIOM

Studie
Das Pleuramesotheliom (MPM) ist ein bösartiger Tumor des Rippen- und Lungenfells. Es gehört zu den selteneren Krebsarten. In Deutschland erkranken jährlich ca. 1000 – 1500 Menschen an einem Pleuramesotheliom (im Vergleich dazu: ca. 45.000 an einem Lungenkrebs). Die Ursache eines Pleuramesothelioms liegt meist in einer (beruflich bedingten) Schadstoffbelastung durch Asbest-Staub. Diese Erkenntnis hat dazu geführt, dass die Asbestverarbeitung seit den 1980er Jahren weltweit sehr stark reglementiert und eingeschränkt wurde. Allerdings ist die Zeit von der Asbestbelastung bis zum Auftreten des Tumors sehr lang, oft 30 Jahre und mehr. Daher muss man davon ausgehen, dass zumindest bis 2020 noch viele Menschen an einem Pleuramesotheliom erkranken werden.
Im Gegensatz zu den meisten anderen Krebsarten wächst das Pleuramesotheliom nicht „an einem Punkt“, sondern es breitet sich flächig im gesamten Rippenfell einer Brustkorb-Hälfte aus und greift dann auf das Lungenfell über. Häufig führt dieser Tumorbefall zu Beginn zu einer vermehrten Flüssigkeitsansammlung (Erguss) in der Brusthöhle und im weiteren Verlauf zu einer Vernarbung und Schrumpfung der Lunge und der Brusthöhle auf der betroffenen Seite.
Die Sicherung der Diagnose erfolgt in der Regel über eine Spiegelung der Brusthöhle mit Probenentnahme aus dem Rippenfell. In der histopathologischen Beurteilung ist die Abgrenzung zu anderen Erkrankungen des Rippenfells oft schwierig. Daher sollte diese an einem Zentrum mit entsprechender Erfahrung erfolgen.
Die Behandlung ist immer eine auf den Patienten individuell zugeschnittene Kombination (multimodale Therapie) aus mehreren Behandlungsbausteinen, Chemotherapie, Operation und Strahlentherapie. Diese wird begleitet durch palliative Therapieansätze, eine optimierte Schmerztherapie und eine individuelle psychoonkologische Betreuung.
Trotzdem bleibt die Therapie des malignen Pleuramesothelioms und insbesondere die angemessene Rolle der Chirurgie in diesem Zusammenhang Gegenstand kontroverser Diskussionen. Insbesondere die radikale Chirurgie, die mit einer erheblichen Morbidität verbunden ist, konnte nicht mit einem eindeutigen Überlebensvorteil überzeugen. Wir berichten folgend über die Zwischenergebnisse einer laufenden Phase-II-Studie zur Regionalen Chemotherapie in Form einer isolierte Thoraxperfusion mit Chemofiltration (ITP-F) beim fortgeschrittenen Pleuramesotheliom.
Studiendesign und klinisches Setting der Studie
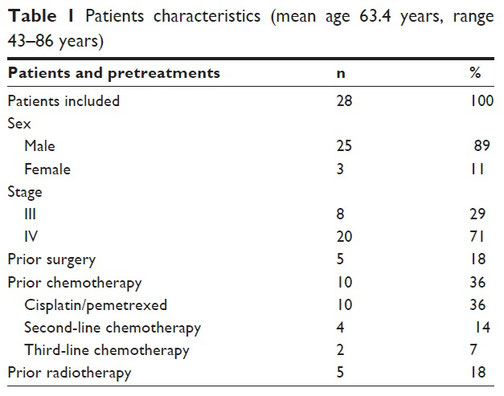
Analysiert wurden 28 Patienten (25 männlich, 3 weiblich, mittleres Alter 63,4 Jahre) mit fortgeschrittenem Pleuramesotheliom. 5 Patienten waren bereits voroperiert, 10 Patienten hatten eine systemische Chemotherapie und 5 Patienten eine zusätzliche Bestrahlung. Alle Patienten waren beim Restaging in klinischer Progression.
Die Isolierung des Thorax wurde durch Einsetzen eines venösen und arteriellen Stop-flow-Ballonkatheters über einen femoralen Zugang erreicht, Aorta und Vena cava inferior wurden dann auf Höhe des Zwerchfells blockiert. Die Oberarme wurden durch das Setzen von pneumatischen Oberarmmanschetten blockiert. Eingesetzt wurden je nach Körpergewicht 60 mg/m² Cisplatin und 15 mg/m² Mitoxantron, die direkt in die Aorta verabreicht wurden. Der isolierte Kreislauf wurde 15 Minuten lang aufrechterhalten, gefolgt von einer Chemofiltration von 45 Minuten mit einem Hämoprozessor.
Die Endpunkte der Studie waren das Gesamtüberleben und die Lebensqualität (QoL).
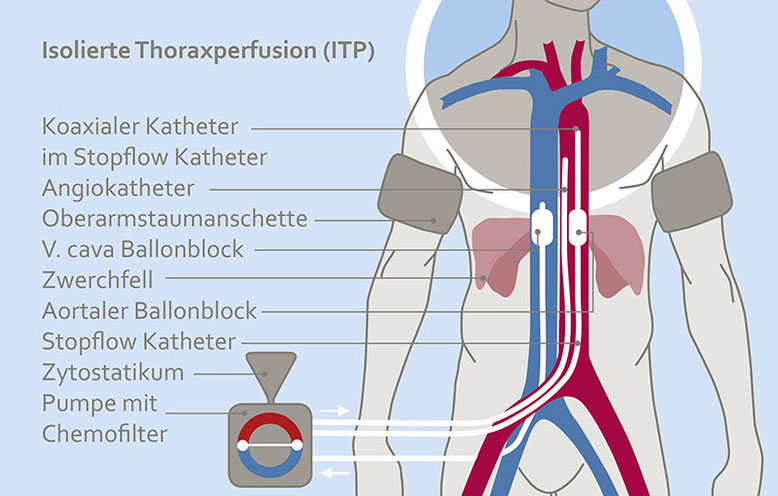
Abbildung zeigt Schema der Isolierten Thoraxperfusion (ITP)
Ergebnisse
Überleben und Ansprechraten
Das einjährige Überleben betrug 49 Prozent, das Überleben von 2 Jahren und 3 Jahren 31 Prozent, das 5-Jahres-Überleben 16 Prozent. Die mediane Überlebenszeit betrug 12 Monate und das progressionsfreie Überleben 9 Monate.
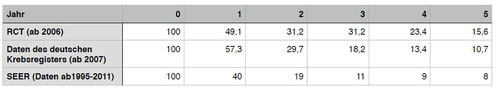
Tabelle: Vergleich Überlebensraten
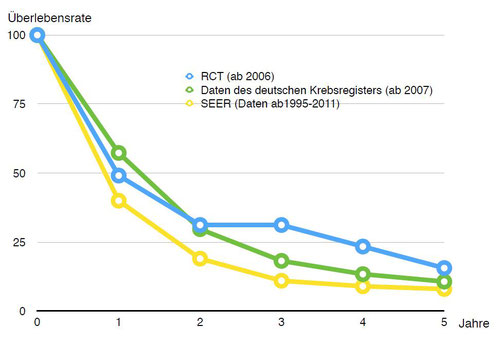
Abbildung:
Gezeigt sind die relativen Überlebensraten beim Pleuramesotheliom nach Diagnosezeitraum. Die blaue Kurve zeigt die Überlebensraten nach Behandlung mit RCT = Regionaler Chemotherapie (Daten ab 2006, 28 Patienten). Die grüne Kurve zeigt die Überlebensraten, wie sie im Deutschen Krebsregister gemeldet sind (Daten ab 2007, 477 Patienten). Die gelbe Kurve zeigt die Daten des SEER Programms des National Cancer Institute der USA. (Daten von 1995-2011, 6309 Patienten).
Toxizität
Aufgrund der Chemofiltration lag die Toxizität innerhalb tolerierbarer Grenzen.
9 Patienten hatten eine Leuko- und Thrombozytopenie WHO-Grad 1 und 6 Patienten eine Mukositis WHO-Grad 1. Hauptkomplikation war in 40 Prozent der Fälle eine Lymphfistel während ein bis zwei Wochen im Bereich des femoralen Zuganges. Gastrointestinale Toxizität und/oder Neurotoxizität wurden nie beobachtet.
Schlussfolgerung
Die Regionale Chemotherapie in Form der Isolierten Thoraxperfusion mit Chemofiltration (ITP-F) stellt für Patienten mit nach Standardtherapien, progressivem und fortgeschrittenem Pleuramesotheliom, eine effektive und gut verträgliche Behandlungsmodalität dar, die vergleichsweise lange Überlebenszeiten und vor allem eine bessere Lebensqualität bietet.